O tecido ósseo é um tipo especializado de tecido conjuntivo. A mineralização da matriz proporciona dureza ao tecido, sendo que, a matriz colágena concede certa flexibilidade. Graças a essa flexibilidade, suas estruturas são demasiadamente dinâmicas, crescem, remodelam e mantem sua atividade durante toda a vida do organismo.
Funções
- O tecido ósseo é o constituinte principal do esqueleto, serve de suporte para as partes moles e protege órgãos vitais, como os contidos nas caixas cranianas e torácica e no canal raquidiano;
- Aloja e protege a medula óssea, formadora das células do sangue;
- Proporciona apoio aos músculos esqueléticos, transformando as suas contrações em movimentos úteis, e constitui um sistema de alavancas que amplia as forças geradas na contração muscular;
- Funciona, ainda, como depósitos de cálcio, fosfato e outros íons, armazenando os ou libertando-os de maneira controlada, para manter constante a concentração desses importantes íons nos líquidos corporais.
Constituintes
O tecido ósseo é um tipo especializado de tecido conjuntivo formado por células, e material extracelular calcificado, a matriz óssea. A matriz apresenta 50% de parte orgânica e 50% de material mineral.
Parte orgânica
- 95% colagéno tipo I;
- Glicosaminoglicanos e proteoglicanos semelhantes aos da cartilagem;
- Glicoproteínas adesivas com, por ex. a osteonectina que faz a ligação ao colágeno e aos proteoglicanos.
Parte inorgânica
Os íons mais encontrados são o fosfato e o cálcio que formam cristais de hidroxipatita. Os íons da superfície deste cristal são hidratados existindo, portanto, uma camada de água à volta onde estão dissolvidos alguns íons, quando é necessário cálcio, o primeiro a ser mobilizado é o que está nesta camada à volta dos cristais. Só posteriormente é que se dá a dissolução dos cristais através dos osteoblastos.
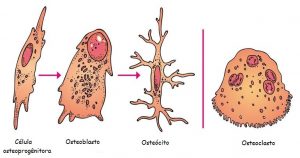
Células do tecido ósseo
Células osteoprogênitoras
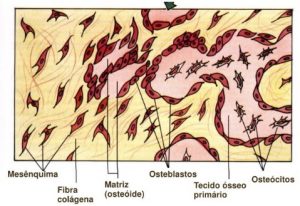
São células mesenquimatosas (origem mesenquimal) com poder de diferenciar se e proliferar-se em células formadoras de tecido ósseo, os osteoblastos. Essas células persistem até a vida pós natal e são encontradas em quase todas as superfícies livres dos ossos (endósteo, periósteo, trabéculas de cartilagem calcificada). Durante a fase de crescimento dos ossos e reparações de lesões ósseas, as células osteoprogenitoras são mais ativas e também aumentam a sua atividade originado novos osteoblastos para o tecido ósseo.
Osteoblastos
Os osteoblastos são células jovens com intensa atividade metabólica e responsáveis pela produção da parte orgânica da matriz óssea, composta por colágeno tipo I, glicoproteínas e proteoglicanas. Também concentram fosfato de cálcio, participando da mineralização da matriz. São cúbicas ou cilíndricas e são encontradas na superfície do osso periósteo (membrana fina que reveste o osso). Fazem a regeneração óssea após fraturas. Os osteoblastos existem também no endósteo (membrana de tecido conjuntivo que reveste o canal medular da diáfise e as cavidades menores do osso esponjoso e compacto). Durante a alta atividade sintética, os osteoblastos destacam-se por apresentar muita basofilia (afinidade por corantes básicos). Possuem sistema de comunicação intercelular semelhante ao existente entre os osteócitos. Os osteócitos inclusive originam-se de osteoblastos, quando estes são envolvidos completamente por matriz óssea. Então, sua síntese protéica diminui e o seu citoplasma torna-se menos basófilo.
Osteócitos
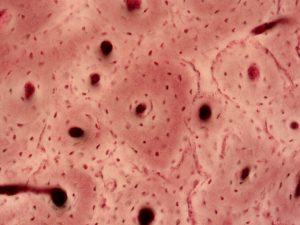
Os osteócitos estão localizados em cavidades ou lacunas dentro da matriz óssea. Destas lacunas formam-se canalículos, onde no seu interior os prolongamentos dos osteócitos fazem contatos por meio de junções comunicantes, podendo passar poucas moléculas e íons de um osteócito para o outro. Os osteócitos têm um papel fundamental na manutenção da integridade da matriz óssea.
Osteoclastos
Os osteoclastos são células muito grandes que resultam da fusão de várias células do sistema fagocitário mononuclear, têm origem em células que se originam na medula óssea, e estas por sua vez originam os monócitos e os macrófagos (varias células fundem-se e dão origem aos osteoclastos). Participam dos processos de reabsorção e remodelação do tecido ósseo. Nos osteoclastos jovens, o citoplasma apresenta uma leve basofilia que vai progressivamente diminuindo com o amadurecimento da célula, até que o citoplasma finalmente se torna acidófilo (com afinidade por corantes ácidos). Dilatações dos osteoclastos, através da sua ação enzimática, escavam a matriz óssea, formando depressões conhecidas como lacunas de Howship.
Periósteo e endósteo
As superfícies internas e externas dos ossos são recobertas por células osteogênicas e tecido conjuntivo denso que, constituem o endósteo e o periósteo, respectivamente.
A camada mais superficial do periósteo contém principalmente fibras colágenas e fibroblastos. As fibras de sharpey são feixes de fibras colágenas do periósteo que penetram no tecido ósseo e prendem firmemente o periósteo ao osso. Na sua porção profunda, o periósteo é mais celular e apresenta células osteoprogenitoras, morfologicamente parecidas com fibroblastos. As células osteoprogenitoras se multiplicam por mitose e se diferenciam em osteoblastos, desempenhando papel importante no crescimento dos ossos e na reparação de fraturas.
O endósteo é geralmente constituído por uma camada de células osteogênicas achatadas revestindo as cavidades do osso esponjoso, o canal medular, os canais de Harvers e os de Volkamnn.
As principais funções do endósteo e do periósteo são a nutrição do tecido ósseo e o fornecimento de novos osteoblastos, para o crescimento e a recuperação do osso.
Tipos de tecido ósseo:
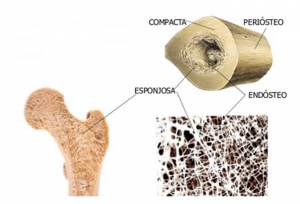
Classificação anatômica e macroscópica:
- Osso compacto: constituído de partes sem cavidades
- Osso esponjoso: constituídos por partes com muitas cavidades intercomunicastes
Esta classificação é macroscópica e não histológica, pois o tecido compacto e os tabiques que separam as cavidades do osso esponjoso têm a mesma estrutura histológica básica.
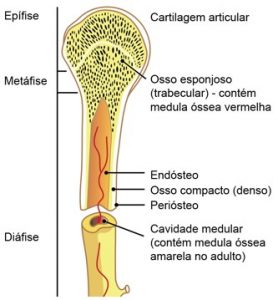
Nos ossos longos, as extremidades ou epífises são formadas por osso esponjoso com uma delgada camada superficial compacta. A diáfise (parte cilíndrica) é quase totalmente compacta, com pequena quantidade de osso esponjoso na sua parte profunda, delimitando o canal medular. Principalmente nos ossos longos, o osso compacto é chamado também de osso cortical. Os ossos curtos têm o centro esponjoso, sendo recobertos em toda a sua periferia por uma camada compacta. Nos ossos chatos, que constituem a abóbada craniana, existem duas camadas de osso compacto, as tábuas interna e externa, separadas por osso esponjoso.
As cavidades do osso esponjoso e o canal medular da diáfise dos ossos longos são ocupados pela medula óssea vermelha. No recém nascido, toda a medula óssea tem a cor vermelha, devido ao alto teor de hemácias, e é ativa a produção de células do sangue (medula óssea hematógena). Pouco a pouco com a idade, vai sendo infiltrada por todo o tecido adiposo, com a diminuição da atividade hematógena (medula óssea amarela).
Osso compacto X Osso esponjoso
Classificação histológica:
- Osso primário ou imaturo
- Osso secundário, maduro ou lamelar
Tecido ósseo primário
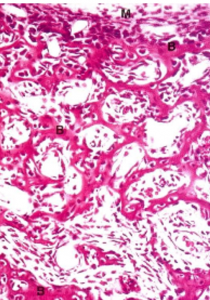
Os dois tipos possuem as mesmas células e os mesmos constituintes da matriz. O tecido primário é o que aparece primeiro, tanto no desenvolvimento embrionário como na reparação das fraturas, sendo temporário e substituído por tecido secundário. No tecido ósseo primário as fibras colágenas se dispõem irregularmente, sem orientação definida, porém no tecido ósseo secundário ou lamelar essas fibras se organizam em lamelas que adquirem uma disposição muito peculiar. Em cada osso, o primeiro tecido ósseo que aparece é do tipo primário sendo substituído gradativamente por tecido ósseo lamelar ou secundário. Deste último tipo fazem parte o osso compacto e o osso esponjoso.
Corte histológico de osso primário. Observar as fibras colagenas tipo I sem uma orientação definida.
Tecido secundário (lamelar)
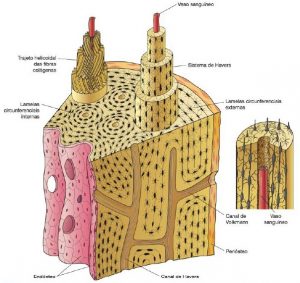
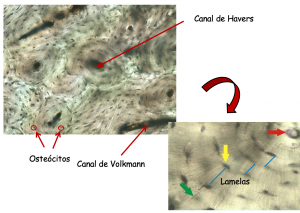
O tecido ósseo secundário é a variedade encontrada no adulto. Sua principal característica é possuir fibras colágenas organizadas em lamelas que ficam paralelas umas às outras ou se dispõem em camadas concêntricas em torno de canais com vasos, formando os sistemas de Harvers ou ósteon. Estes sistemas têm um vaso no eixo do canal de Havers, com lamelas concêntricas e fibras à volta. Os canais comunicam-se entre si, com a cavidade medular e com a superfície externa de osso por meio de canais transversos ou oblíquos, que são os canais de Volkmann, que se distinguem dos de Havers por não apresentarem lamelas ósseas concêntricas.
As lacunas são os locais onde ficam os osteócitos que têm prolongamentos que comunicam uns com os outros através de complexos de união, que permitem a passagem de ions e pequenas moléculas de um osteócito para o outro. Estes prolongamentos constituem os canalículos ósseos.
O osso é irrigado, mas os metabólitos têm de atravessar a matriz óssea calcificada, quer através das próprias células que comunicam umas com as outras, quer através dos espaços que existem entre os prolongamentos dos osteócitos e as paredes dos canalículos ósseos (o fluxo no último caso é reduzido).
Os sistemas circunferenciais interno e externo são constituídos por lamelas ósseas paralelas entre si, formando duas faixas: uma situada na parte interna do osso, em volta do canal medular, e a outra na parte mais externa, próximo ao periósteo. O sistema circunferencial externo é mais desenvolvido que o interno. Entre os dois sistemas encontram-se inúmeros sistemas de Havers e grupos irregulares de lamelas, as lamelas intersticiais, que provém de restos de sistemas de Havers que foram destruídos durante o crescimento do osso.
Organização de um osso lamelar
Corte histológico de osso lamelar obtido pela técnica de desgaste.Observar as lamelas ao redor dos canais de Havers e os osteócitos obedecendo a disposição das lamelas.
Histogênese do Tecido ósseo
O osso forma-se a partir de dois tipos de ossificação:
- Intramembranosa: dá-se nos osso chatos da cavidade craniana, a partir de células mesenquimatosas. Estas diferenciam-se em osteoblastos que vão começar a formar o centro de ossificação primário, isto é o blastema ósseo (conjuntos de células que retraem os prolongamentos, de modo a que fiquem mais curtos e que se vão dividindo para começarem a produzir matriz óssea. Esta vai originar trabéculas de osso com os osteócitos no seu interior e osteoblastos à periferia.
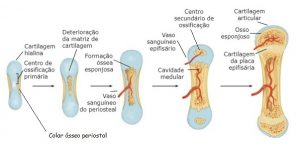
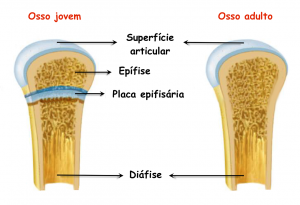
- Endocondral: ocorre nos ossos longos. Aparece o molde de cartilagem hialina onde surgem o centro de ossificação primário, que são invadidos por vasos sanguíneos que trazem células osteoprogenitoras consigo. Estas começam a formar matriz óssea, e os condrócitos da cartilagem hialina vão sofrendo modificações morfológicas até morrerem por apoptose, diminuindo a cartilagem. Á medida que se forma a matriz óssea, que inicialmente é na diáfise do osso através do colar periostal e do centro de ossificação primário, ele vai progredindo para a extremidade do osso. Posteriormente, centro de ossificação secundários são formados nas epifises do osso, permitindo a substituição da cartilagem hialina por tecido ósseo. Toda a cartilagem hialina é substituída por tecido ósseo, exceto a superfície articular e a placa epifisária.
Portanto o osso vai se formar a partir de 1 centro de ossificação primário e 1 colar periostal (na diáfise) e de 1 centro de ossificação secundário nas epífises e cresce a partir do disco epifisário. A placa epifisária é a estrutura responsável pelo crescimento do indivíduo em extensão, com o passar dos meses ela vai sendo substituída por tecido ósseo. Até o seu fechamento completo, quando cessa o crescimento do indivíduo.
O disco epifisário/cartigem de conjugação é formado por cartilagem hialina, que tem vária zonas:
- Zona de cartilagem propriamente dita/zona de repouso– onde existe cartilagem hialina sem qualquer alteração morfológica.
- Zona de cartilagem seriada ou de proliferação – os condrócitos se dividem rapidamente e formam fileiras paralelas de células achatadas e empilhadas no eixo longitudinal do osso.
- Zona de cartilagem hipertrófica – cavidades dos condrócitos aumentam de tamanho e morte dos condrócitos por apoptose
- Zona cartilagem calcificada – nessa zona ocorre a mineralização da matriz cartilaginosa e termina a apoptose dos condrócitos
- Zona de ossificação – esta é a zona em que aparece o tecido ósseo. Capilares sanguíneos e células osteoprogenitoras originadas do periósteo invadem as cavidades deixadas pelos condrócitos mortos. As células osteoprogenitoras se diferenciam em osteoblastos, que formam uma camada contínua sobre os restos da matriz cartilaginosa, os osteoblastos depositam a matriz óssea.
Os discos epifisários estão ativos no crescimento e termina a sua atividade entre os 18-20 anos. Se houver 1 puberdade precoce, há 1 aumento das hormônios sexuais precocemente, os discos epifisários encerrem precocemente e dão origem a nanismos, indivíduos de baixa estatura.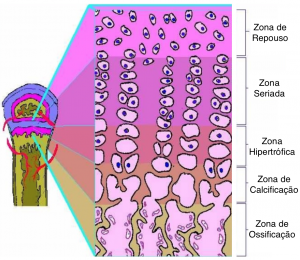
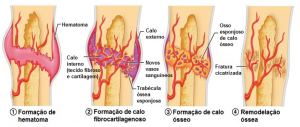
Reparo de fraturas
Nos locais de fratura óssea, ocorre hemorragia, pela lesão dos vasos sanguíneos, destruição da matriz e morte das células ósseas. Para que o reparo se inicie, o coágulo sanguíneo deve ser removidos pelos macrófagos. Dá-se a proliferação do periósteo (que está por fora do osso) e do endósteo (que reveste a cavidade óssea), formando-se o osso primário, surge tecido imaturo tanto por ossificação intramembranosa como por ossificação endocondral. Seguidamente o osso primário forma um calo ósseo, que poderá ou não ser substituído por cartilagem hialina, depois forma-se o osso secundário e há reabsorção de todo resto para o osso ficar com a forma habitual.
Processo de consolidação óssea
Papel metabólico do tecido ósseo
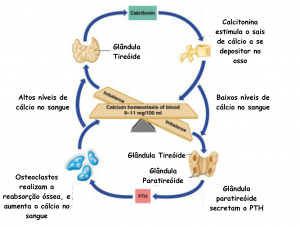
O osso é um reservatório de cálcio, cujos níveis têm de estar num limite mais ou menos fixo, para poder haver deposição ou reabsorção de cálcio conforme necessário. Quando o osso é sujeito a carga induz a reabsorção e quando é sujeito a tração induz a deposição (exemplo dos aparelhos dentários).
O reservatório de cálcio também é influenciado por fatores hormonais (paratormônio e calcitonina). O paratormônio promove a reabsorção óssea e a excreção de fosfato pelo rim, aumentado assim os níveis de cálcio no sangue e diminuindo os de fosfato. A calcitonina inibe a reabsorção da matriz.
O hiperparatiroidismo provoca um aumento do paratormônio havendo diminuição de cálcio no osso – osteomalácia. Quando há hipoparatireoidismo há aumento de cálcio no osso – osteopetrose.
Os fatores nutricionais também são muito importantes, como o cálcio da alimentação e a vitamina D que é fundamental para a absorção de cálcio no intestino.
Controle hormonal dos níveis de cálcio no sangue
De acordo com a conformação microscópica da Matriz extracelular, dois tipos de tecido ósseo são identificados, o tecido ósseo lamelar ou secundário, sendo típico do tecido ósseo compacto maduro (Fig. 1); e tecido ósseo não-lamelar ou primário, observado no tecido ósseo imaturo (Fig. 2).
Aqui, encontraremos as especificações sobre as seguintes lâminas:
Fig. 1 – OSSO SECO LIXADO
Aumento de 40x
Fig. 2 – OSSIFICAÇÃO ENDOCONDRAL
Aumento de 10x
Coloração picrosirius
REFERÊNCIAS
JUNQUEIRA, Luiz Carlos Uchoa. Histologia básica I L.C.Junqueira e José Carneiro.12 .ed. Rio de Janeiro: Guanabara Koogan, 2013.
KIERZENBAUM, Abraham L. Histologia e Biologia Celular: uma introdução à patologia. Revisão científica. Rio de Janeiro: Elsevier, 2008.